|
骨粗鬆症 山崎 薫 井上哲郎 |
|
1.骨の加齢変化と骨粗鬆症の定義
高齢化社会を迎え、骨粗鬆症が社会的・医学的にも注目され、多くの人の関心を集めるようになった。骨粗鬆症が加齢とともに発症率が増加するのはすでに周知の事実で、高齢化がこのまま進んでいけば、患者の数も、当然、増加することが予想される。
最近は、骨粗鬆症の認知度も相当高くなり、重要な疾患として認識されるようになったが、現実には、診断法、治療法ともまだまだ完全に確立されていない部分も多く、一般には誤解も少なくない。
骨粗鬆症の定義に関しても以前よりさまざまな定義が提唱され、国際的にも統一された定義が文章化されたのはごく最近のことである。
歴史的には1941年 Albright が骨粗鬆症の概念を提唱して以来、骨粗鬆症は椎体骨折を伴った疾患と解釈されてきている。したがって脊椎椎体骨折は、骨粗鬆症の典型的な臨床症状の意味合いをもち、この非外傷性の脊椎椎体骨折を生じた状態を骨粗鬆症と定義する概念は今なお根強く支持されている。
一方、権威ある骨粗鬆症の国際学会では”骨粗鬆症は、骨量の減少と骨の微細構造の破綻によって骨折に対する感受性が高まった全身的骨格疾患”と定義している。従来は単に骨量が減っている状態を骨粗鬆症と定義してきたのに対して、この新しい提唱では、骨量が減少するだけではなく、骨梁の微細構造に破綻を生じ、骨が非常に骨折しやすい状態になったものを骨粗鬆症とするとされている。
さらに、1994年WHOはこのような骨量の評価を主体とした骨粗鬆症の定義を提唱した。それによると、若年健常女性の平均骨量値と標準偏差(SD)を求め、 osteopenia (骨減少症)は若年健常女性の平均骨量から1SD以上減じた骨量のもの。 osteoporosis (骨粗鬆症)は骨量が若年健常女性の平均骨量から2.5SD以上減じたものとし、椎体骨折を伴っている場合には重傷の骨粗鬆症としている(表1)。
| 【表1】骨粗鬆症の定義(WHO、1994) |
|---|
| 1.Normal:骨量が若年健常者の平均値-1SD以内のもの |
| 2.Low bome mass(osteopenia):骨量が若年健常者の平均値-1SDから-2.5SD以内のもの |
| 3.osteoporosis:骨量が若年健常者の平均値-2.5SD以下のもの |
| 4.Sever osteoporosis (Established osteoporosis) :骨粗鬆症の骨折が1カ所以上あり、骨量が若年健常者の平均値-2.5SD以下のもの |
また、1993年米国のFDAによつて作製された骨粗鬆症の予防ないし治療薬の臨床評価に対するガイドラインのなかでは、”骨粗鬆症は正常に石灰化した骨の単位体積当たりの骨量が減少した状態”と明記されている。骨軟化症などの骨量の異常をもたらす疾患との鑑別に主眼をおいた定義となっており、いわゆる教科書に記されている定義と同文である。
この定義に従うと、まず、問題となるのは骨量の減少である。骨量の減少を証明する方法として、種々の骨量測定方法が実用化され、女性における骨量の推移を経年的に観察することが可能となった。測定機器や測定部位によりその報告結果はまちまちであるが、それらを集約すると、女性の骨量は、骨格の成長が完了する思春期まで増大し、30歳代後半までこれが維持される。この間に最大骨量( peak bone mass )を示した後、閉経に伴う女性ホルモンの喪失に呼応して急激な骨量減少を生ずる。閉経が骨量に及ぼす影響は約10年から15年継続し、以後加齢に伴ったゆるやかな骨量減少が観察される。
一方骨代謝マーカーは、女性における血清オステオカルシンの経年的な変化に関する報告を例にとって紹介すれば、血清オステオカルシンは、10歳代に急激な増加を示して一過性のピークを形成した後、20歳ごろまでに低下し、20歳代以後の壮年期には生涯で最も低い値をとって安定して推移する。その後閉経期に再び増加し、60歳代にゆるやかなピークを形成した後徐々に減少を示すとされている。
これらの骨量と骨代謝マーカーの経年的推移は、骨格の形成から完了までの modeling 期を経て骨構造の改変( remodeling )期に至る過程、さらに閉経後早期の海綿骨を主体とした骨の喪失期、老年期の皮質骨を含めた骨の喪失期に至る経年的な骨動態の推移をうまく表現しているといえる。
2.骨粗鬆症の診断
1995年日本骨代謝学会によって提唱された原発性骨粗鬆症診断基準は、鑑別診断の必要性を最重要視し、レントゲン写真による骨萎縮度や骨折の評価を必須としたうえで、腰椎などの骨量による評価基準値を併記した画期的なものとなっており、1996年には一部改定されている。
この診断基準では、骨粗鬆症の診断を脊椎レントゲン写真による骨萎縮度と椎体骨折の評価から行うよう提唱している。すなわち、脊椎レントゲン写真上椎体骨折が存在する場合には、骨萎縮度Ⅰ度以上の骨粗鬆化を認める症例を骨粗鬆症とし、椎体骨折が存在しない場合には、骨萎縮度Ⅱ度以上の骨粗鬆化を認める症例を骨粗鬆症とする。
脊椎レントゲン写真の上で骨萎縮度が判定できない場合には、骨塩量の値を参考にする。その目安は、骨萎縮度Ⅰ度は、若年成人骨塩量平均値の-1.5SD値以下すなわち約20%以下、骨萎縮度Ⅱ度は若年成人骨塩量平均値の-2.5SD値以下すなわち約30%以下である(表2)。
| 【表2】原発性骨粗鬆症の診断基準 | ||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Ⅰ、X線上椎体骨折を認める場合 | ||||||||||||||||||||||||||||||||||||||||||
| 骨量減少(骨萎縮度Ⅰ度以上、あるいは骨塩量が若年成人平均値の80%以下)を伴い、 非外傷性椎体骨折を認めるものを骨粗鬆症とする。 | ||||||||||||||||||||||||||||||||||||||||||
| Ⅱ、X線上椎体骨折を認めない場合 | ||||||||||||||||||||||||||||||||||||||||||
| 脊椎X線像 | 骨塩量値(*) | |||||||||||||||||||||||||||||||||||||||||
| 正 常 | 骨萎縮なし | |||||||||||||||||||||||||||||||||||||||||
| 骨量減少 | 骨萎縮度Ⅰ度 | YAMの80%~70% | ||||||||||||||||||||||||||||||||||||||||
| 骨粗鬆症 | 骨萎縮度Ⅱ度以上 | YAMの70%未満 | ||||||||||||||||||||||||||||||||||||||||
| (*)骨塩量値はYAMを基準値とする(日本骨代謝学会1996年)YAM:若年成人平均値(20~44歳) | ||||||||||||||||||||||||||||||||||||||||||
この診断基準を有効に活用していくには、脊椎レントゲン写真による骨萎縮度評価と脊椎椎体骨折評価を正確に行う技量を身につけることが必要になる。
1)脊椎レントゲン写真による骨萎縮度評価
加齢に伴った骨の減少は、海綿骨の豊富な脊椎椎体や長管骨の骨幹端部( metaphysis )に現れやすい。したがって、レントゲン写真を用いた骨粗鬆化の評価も脊椎椎体や大腿骨近位部のレントゲン写真を用いるが、特に脊椎レントゲン写真で行うのが一般的である。
椎体の内部は豊富な海綿骨から構成され、縦に走る骨梁と横に走る骨梁が密に縦横に走行しており、これらがお互いに連結して椎体の形と強度を保っている。一方、骨粗鬆症の椎体ではまず重力や荷重に関与しない横走りする骨梁が消失して、次いで縦走する骨梁に骨粗鬆化が及ぶことになる。
このような脊椎椎体の粗鬆化の過程を利用して、特に第3腰椎の骨萎縮度と単純レントゲン写真を用いて評価する方法が慈大式骨萎縮度分類であり、最近はこれを簡略化した厚生省長寿科学研究班による萎縮度評価が一般に普及している。
この方法は縦走する骨梁の変化に着目した方法で、特殊設備を要さず、どこの医療施設においても簡単に行える方法であり、読影技術に習熟すれば、かなりの精度で骨の粗鬆化を評価できる優れた方法である(表3)。
| 【表3】レントゲン写真による骨萎縮度評価法 | |
|---|---|
| Ⅰ度 | 縦の骨梁が目立つ |
| Ⅱ度 | 縦の骨梁が粗となる |
| Ⅲ度 | 縦の骨梁が不明瞭となる |
2)椎体骨折の評価
椎体骨折の評価は、骨粗鬆症が進みその椎体変化が高度な場合にはたやすいが、軽度で微妙なものは判定に難渋することが多い。かつて Nordin は脊椎レントゲン写真から椎体の前縁高、中央高、後縁高を求め、それらの比を用いて椎体骨折を評価する方法を報告した。
わが国でもこの Nordin の概念に基づいた椎体骨折の評価法が提唱されている。 脊椎側面レントゲン写真から椎体前縁高、中央高、後縁高を求め、前縁高が後縁高より25%以上減少しているものを楔状椎、中央高が前縁高・後縁高よりも20%以上減少しているものを魚椎、判定椎体の上位・下位椎体の前・中・後縁高より各々が20%以上減少しているものを扁平椎と定義する。(図1) | 【図1】厚生省長寿学研究班による椎体骨折の定義
|
この原発性骨粗鬆症診断基準は、鑑別診断を重視する点が一番のポイントになる。骨粗鬆症を診断するためには、まず、ほかの疾患と同じように問診と診察、血液検査、尿検査を経て、骨密度検査をし、最終的に単純レントゲン写真を用いて診断を行う。
、単純レントゲン線写真は、骨量減少に関わる情報だけでなく、骨粗鬆症以外の退行性変成疾患や二次性骨粗鬆症による骨病変、あるいは骨粗鬆症の定義の一つである『骨の微細構造の破綻』やほかの代謝性骨疾患などの鑑別に必要な情報をもたらしてくれるものである。
、DXAは確かに骨量の測定という点では非常に有用な方法であるが、レントゲン所見などのその他の臨床情報も同様に重要視し、ほかの骨量減少症をしっかり除外したうえで診断を下すというのが、わが国の骨粗鬆症診断基準の骨子である。
3.骨粗鬆症の危険因子
明らかな基礎疾患が見当たらない退行期骨粗鬆症の原因には、いろいろな要因がからんでいる。加齢とともに、骨量の減少が進んでいくことや、閉経期以降の女性の骨量の減少が著名であることは周知のことではあるが、年をとった女性がすべて骨粗鬆症になるわけではない。
骨粗鬆症の原因は決して単一ではなく、加齢による生理的な老化因子に加えて、性別、人種、遺伝的要因、カルシウムの摂取量、閉経、身長、体格、運動量、ストレス、飲酒・喫煙の習慣など、さまざまな危険因子がからんで骨粗鬆症が発症すると考えられる。 骨粗鬆症の危険因子として現在考えられているものを図2に示す。 これらの骨粗鬆症の危険因子に関する研究は、骨量測定装置の実用化により著しく進歩した、今後は、個々のもつ骨粗鬆症危険因子を適格に把握することにより、骨粗鬆症の予防につなげることができる。 | 【図2】骨粗鬆症の危険因子 『老人保健法による骨粗鬆症健診マニュアル』 (厚生省老人保健福祉局老人保健課監修)より 1.加 齢 2.性:女 性 3.人種:白人に多い 4.骨粗鬆症の家族暦 5.早期閉経 6.『小づくり』であること 7.日常性の活動度が低い 8.カルシウム摂取不足 9.アルコール、タバコの大量摂取 |
4.骨折と骨粗鬆症
高齢者に発症する骨折は、一般に骨の粗鬆化の進行と密接な関係にあるが、骨粗鬆症を基盤として高齢者に好発する骨折としては、脊椎椎体骨折、大腿骨頸部骨折、橈骨遠位部骨折、上腕骨近位部骨折、助骨骨折などがあげられる。
高齢者がこれらの骨折を受傷すると、患者のQOLは著しく損なわれ、特に大腿骨頸部骨折の場合には、寝たきりの原因となったり、時には、生命予後にも関わる重篤な合併症の原因となる。なかでも、その疾患の重篤性と頻度から大腿骨頸部骨折が特に重要な骨折と認識されているが、最近の研究によって本骨折発症に影響するリスクファクターは骨の脆弱性、既存の骨折の有無と骨の形態学的特性によってもたらされると報告されている。
骨の強度は、80~90%がその骨量に依存していると考えられており、骨量の減少がさまざまな骨折の重要な危険因子であることには疑いはない。
DXA法を用いて健常女性と骨粗鬆症患者の骨量を計測し、骨量と脊椎椎体骨折の関係について検討すると、脊椎骨折の発症頻度は、腰椎の骨量が減少するに伴って徐々に増加する。 |
【図3】各腰椎骨塩量における椎体骨折出現頻度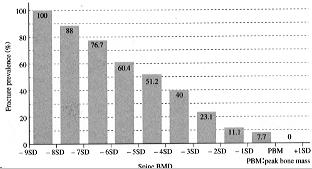 |
【図4】各大腿骨頸部骨塩量における大腿骨頸部骨折出現頻度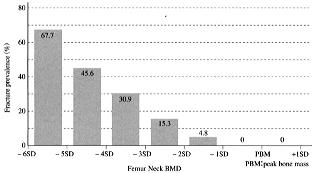 |
このことは大腿骨頸部骨折の場合でも同様であり、DXA法により大腿骨頸部骨量を計測し、骨量と大腿骨頸部骨折発症頻度を検討すると大腿骨頸部骨折は大腿骨頸部骨量の減少に伴ってその出現頻度が増加し、大腿骨頸部骨折がその骨量にある程度依存して発症することが明らかとなっている。(図4) |
5.骨粗鬆症の治療
現在、骨粗鬆症の治療法は、二つに大別される。その一つは腰痛、背部痛などの疼痛に対する対症療法、もう一つは骨量維持・増加を目的とする薬物療法である。
1)対治療法
骨粗鬆症の患者は、一般的に腰痛や背部痛などを訴えて来院することが多いため、まず、このような痛みをとる対症療法が主流となる。現在考えられる主な対症療法としては、①安静の指導②消炎鎮痛剤の処方③装具療法④温熱療法を主とする理学療法⑤体操・運動療法などがあげられる。
2)薬物療法
骨粗鬆症は、骨動態の面からみると骨形成と骨吸収の不均衡によって生じるもので、この不均衡には高骨代謝回転型と低骨代謝回転型の二つの型があるとされている(表4)。
| 【表4】 Riggs による後退期骨粗鬆症分類 | |||
|---|---|---|---|
| 高回転型骨粗鬆症 | 低・正常回転型骨粗鬆症 | ||
| 年 齢 | 51~75歳 | 70歳以上 | |
| 男女比(男:女) | 1:6 | 1:2 | |
| 骨減少の部位 | 主として海綿骨 | 海綿骨と皮質骨 | |
| 骨減少率 | 亢進 | 正常 | |
| 骨折部位 | 椎体(圧迫骨折) 橈骨遠位部 | 椎体(多発性で楔状) 大腿骨近位部 | |
| 副甲状腺機能 | 低下 | 亢進 | |
| カルシウム吸収能 | 減少 | 減少 | |
| ビタミンDの活性化 | 二次的に低下 | 一次的に低下 | |
| 主な原因 | 閉経に関連する因子 | 加齢に関連する因子 | |
そのため、骨粗鬆症の薬物治療では薬物を処方するときに、その骨粗鬆症がどちらの病態であるかを把握してから処方するのが理想的であり、科学的である。
1986年に Riggs らが骨粗鬆症を2型に分類した際には、年齢で骨粗鬆症の骨動態を分類していたが、実際には年齢のみで正確に分類することは不可能である。現在では、オステオカルシン、プロコラーゲン、ピリジノマリン、デオキシピリジノリンなどの骨代謝マーカー測定法の臨床応用が進んでおり、近い将来この方法で正確に骨動態を把握し、それにしたがって正しい薬の選択が可能になると思われる。
Riggs の概念に基づいて現在用いられている骨粗鬆症治療薬を分類すると次のようになる。
①高骨代謝回転型骨粗鬆症に効果のある薬物
・エストゲン
・カルシウム
・カルシトニン
・イプリフラボン
・ビスフォスフォネート
②低骨代謝回転型骨粗鬆症に効果のある薬物(現在開発中のものを含む)
・活性型ビタミンD
・カルシウム
・ヒトPTH
・フッ化ナトリウム
・蛋白同化ホルモン
ただし、これらの薬物も、現在のところ骨量を完全に回復させるまでに改善させるところまでは至っていない。
今後はさらに骨代謝の研究の進歩、病態の解明、薬剤判定の精度向上などが可能となり、それと同時にさらに効果のある治療法も開発されていくと予想される。
6.骨粗鬆症の予防
高齢者に発症する骨折を予防するためには、骨量の低い高齢者をなくすことが急務であるが、骨粗鬆症の十分な治療法が確立されていない現在では、予防が最も重要になる。なかでも、できるだけ早期の予防は欠かせない。
骨粗鬆症の予防の理論としては、青・壮年期の骨量をできるだけ高め、それを長く維持して、さらに、閉経後に生じる骨量の減少を少しでも抑制できれば、高齢になっても高い骨量を保つことが可能となる。
青・壮年期の骨量をできるだけ高め、維持するには、小児期、青年期、青・壮年期に適切なカルシウムを摂取し続けることが不可欠である。日本人のカルシウム摂取量は1日約579mgであり、厚生省の設定した成人所要量の約600mgを満たしていない。さらに、思春期や妊娠中の女性などは、1日900mgのカルシウム摂取が必要であるとされている。必要量のカルシウム摂取は最も重要な予防法である。そのほか適度な運動も欠かせないし、喫煙・アルコール飲酒などには十分注意する必要がある。
閉経後の骨量減少を抑制するために、DXA法や、徐々に臨床応用が可能になっている骨代謝マーカーの定量法などによるスクリーニングを行い、より骨量減少量の大きいハイリスクグループには、エスロトゲンに代表される骨吸収抑制剤を主体とした薬物治療などを予防治療的に講ずることが望ましい。
このように最近の骨粗鬆症予防の概念は、若いころから骨量の維持にとりくみ骨量が著しく低下した高齢者を何らかの方法で減じようとすることが基本となっている。しかし、高齢者では治療による骨量改善効果が得にくいこともあり、退行期における骨折発生予防には骨量のみを論じていても解決は難しい。したがって、骨折発症に関与する低骨量以外の因子をみいだしていくことも高齢者の骨折予防の面で重要である。
現在までの報告によると、大腿骨頸部骨折発生の危険因子は、低骨量、骨脆弱性のほか運動機能・精神機能の低下による転倒機会の増加、さらに転倒時の防御反応の低下、既存の骨折の有無、骨構造の幾何学的特性にあるとされ、これらの因子は各々独立した因子であると報告されている。
なかでも、易転倒性は低骨量とともに重要な危険因子とされ、転倒は偶発的な側面をもつ反面、高齢者の日常生活環境、生活習慣の中に、転倒と密接な関係にあるいくつかの転倒の危険因子が存在することが知られている。高齢であること、痴呆の合併、下肢退行性疾患の既往と合併、鎮静剤・睡眠剤の内服、めまいの合併や視力・視野障害の合併、パーキンソン病の既往などは代表的な危険因子であり、大腿骨頸部骨折の予防を考えていく場合には、骨量減少の抑止に加え、高齢者における易転倒性を予防することも重要である。
このような観点から、最近は高齢者における運動療法の重要性が改めて認識されつつある。歩行に代表される荷重運動は、骨量を増加させるとともに下肢筋力の増強、歩行バランスの改善、協調運動の改善、起立性低血圧の予防などを介して、転倒の危険性を減少すると考えられている。今後、大腿骨頸部骨折の予防を考えていくうえで、これらの運動に関する至適運動量やその強度・頻度などを検討していく必要がある。