1)わが国のカルシウム摂取量と所要量の比較
ある集団に対して設定されたある栄養素の所要量は、しばしばその集団のその栄養素の摂取量を評価する基準として用いられることがある。それでは、わが国の現在のカルシウム摂取量は、わが国の現行の所要量とどのような関係にあるのだろうか。
国民栄養調査の結果から、カルシウムは、国民全体の平均的な摂取量が、国民全体の平均的な所要量に達していない唯一の栄養素であることがしばしば指摘されている。 図2に示したように、性、年齢階級別にみると、男女とも1~6歳、15~49歳、女性ではさらに70歳以上で、摂取量の平均値が所要量の平均値を下回っていることがわかる。特に15~29歳の女性でこのことが著しい。 | 【図2】性・年齢階級別にみたカルシウム摂取量の所要量に対する充足率(国民栄養調査成績より)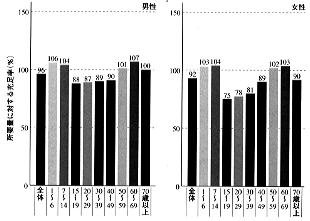 |
2)カルシウム吸収効率と利用効率の代謝的適応
わが国のカルシウム摂取の状況をみると、国民の多くがカルシウムの欠乏状態におちいる高いリスクを抱えているのではないかと想定される。しかし、日常の栄養素の摂取量が所要量に満たない場合に欠乏状態におちいる実際のリスクは、図1に破線で示した計算上のリスクに比較して、図に点線で示したように、はるかに低いと考えられている(*3)。その理由の一つは栄養素の利用効率の代謝的適応である。実際に、カルシウムの吸収効率は日常のカルシウムの摂取量が低いと適応的に高まることが知られている。
図3はある人体試験の結果を示したものであるが(*10)、低カルシウム食(300mg/日) 、あるいは高カルシウム食(2,000mg/日)をそれぞれ4~8週間続けて摂取した後のカルシウム吸収量の差が示されている。 低カルシウム食に対する適応による吸収効率の上昇は、特に若年者で顕著である。また、カルシウムの需要が高まっている成長期、妊娠中、あるいは授乳中にも、カルシウムの吸収効率は高まることが知られている。 |
【図3】 若年者と高齢者におけるカルシウムの吸収-腸管内カルシウム濃度の効果と低カルシウム食に対する適応による吸収効率の上昇 ○:高カルシウム食に適応 ●:低カルシウム食に適応 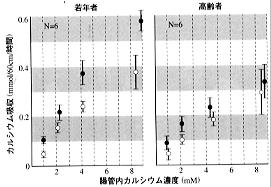 |
次の問題は、カルシウムの骨への取り込みの効率である。日常、骨にかかる負荷が低ければ、大量にカルシウムを摂取しても、骨吸収が骨形成を上回る状態、すなわち、カルシウムの利用効率が負の状態となる。このことはベッドレストや無重力状態が骨カルシウム含量に与える影響からも明らかである。逆に、日常的に骨に大きな負荷がかかっている場合など、骨形成のためにカルシウムの需要が高まっている状態では、吸収効率のみならず、吸収されたかの利用効率が高まり、骨には多くのカルシウムが蓄積する。
例えば、わが国では、第二次世界大戦に敗れた直後の1940年代後半には、乳・乳製品の消費量はきめて低く、1人1日あたりのカルシウム摂取量は300mgに満たなかった(図4)。 一方、戦勝国である米国では、同じ時期に、1人1日あたり980mgのカルシウムが供給されていた。もちろん摂取量は供給量を下回るはずであるが、優にわが国の2倍以上の摂取量であったことが推定される。 |
【図4】わが国におけるカルシウム摂取量と乳・乳製品摂取量の経年変化(国民栄養調査成績より)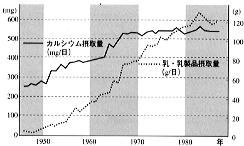 |
人種差などを考慮に入れなければならないことは当然であるが、1940年代に成長期を過ごした両国の人々の間に、現在の骨の状態に大きな差があるわけではない。当時のわが国のライフスタイルでは、骨への負荷が高く、カルシウムの摂取量が低くても、これを効率よく吸収し利用することが可能であったのだろう。
3)カルシウム栄養に影響を与える食餌性の因子
カルシウムの吸収効率や利用効率を通してカルシウム必要量に影響を与えるのは、日常のカルシウム摂取量や身体活動量だけではない。食生活に限ってみても、前に述べたように、食品中に含まれるシュウ酸やフィチン酸がカルシウムの吸収効率を低下させる。
、カルシウムの利用効率に影響を与える食品成分もある。人体試験の結果から、ナトリウムと蛋白質の負荷が、尿中へのカルシウムの排泄を促進することはよく知られている(*11,12)。このことはいくつかの疫学的調査の結果とも合致しており、われわれも、通常の食生活を営む健康な日本人で、ナトリウムや蛋白質の過剰摂取がカルシウムの排泄を促進することを確かめている(*13,14)。
、性、年齢、体重、カルシウム摂取量、リン摂取量を考慮に入れた重回帰分析の結果では、ナトリウムの摂取量、蛋白質の摂取量のいずれもがカルシウム排泄量との間に正の相関を示した。
、得られた重回帰式によれば、1日100mgのナトリウム摂取量の増加はカルシウムの尿中排泄を0.5~1mg増加させること、1日1gの蛋白質の摂取量の増加は約1~2mgのカルシウムの排泄量の増加をひき起こすことが推定され(*14)。それぞれの効果はわずかであるが、長期にわたる影響は無視できない。
、さらに、ナトリウム摂取量や蛋白質摂取量と骨のカルシウム含量との間に負の相関が認められたという疫学調査の結果も報告されている(*15,16)。
リン過剰摂取が副甲状腺ホルモンの分泌を促進し、骨吸収を促す可能性が指摘されている(*17)。しかし、ヒトではリンの摂取の増加は、カルシウム出納に悪影響を及ぼすことはない(*18)。また、リン摂取量が高まると骨のカルシウム含量が低下したり、骨からのカルシウム喪失が促進されるという疫学調査の結果は、これまで報告されていない。
おわりに
カルシウム必要量は、性、年齢、体格のみならず、身体活動量をはじめとするライフスタイルによって大きく左右される。また、日常の食生活、例えば日常のカルシウム摂取量、ナトリウム摂取量、蛋白質摂取量などによって影響される。そのため、カルシウム所要量の基礎となるカルシウム必要量の設定は、非常に複雑な問題をはらんでいる。
、カルシウムの所要量は個人ではなく、性別、年齢階層別にカテゴリー化された、特定の体格の仮想的集団を対象としており、その集団のほとんどすべての構成員の必要量を満たすことのできる値として設定されている。
、一方、ある特定のカテゴリーに属する人々の間には、カルシウム必要量に個体差があるので、ある個人の日常のカルシウム摂取量を、その人が属するカテゴリーに対して設定されている所要量と比較することによって、その人が欠乏状態におちいるかどうかを判断することはできず、その人が欠乏状態におちいるリスクを推定することができるだけである。
、また、ヒトはカルシウムの摂取不足、あるいはカルシウムの需要の増加に対して適応する能力をもっているので、実際のリスクは統計学的に推定されるリスクに比較してはるかに低い。
欠乏状態に陥るリスクを低下させるためには、摂取量を所要量のレベルに到達させることが、確かに大切であるが、摂取したカルシウムを有効に利用できるようなライフスタイルを確立することもま重要なことではないかと思われる。
、なかでも、身体活動量を増加させ、日常、骨に適切な負荷をかけることは大切である。また、ナトリウムや蛋白質がカルシウムの尿中排泄を促進することはよく知られているが、現在、わが国では塩化ナトリウム(食塩)が過剰に摂取されているばかりでなく、蛋白質の摂取量も所要量の120%を超えている(*9)。したがって、骨の健康と食生活の関係を考えるにあたっては、カルシウムの摂取量ばかりでなく、ナトリウムや蛋白質の摂取量の適正化も無視し得ない問題である。
参考文献
| (*1) | 厚生省保険医療局健康増進栄養課:第五次改訂日本人の栄養所要量。第一出版、東京、1994 |
| (*2) | National Research Council : Recommended Dietary Allowances 10th ED. National Academy Press, washington DC,1989 |
| (*3) | Department of Health : Report on Health and Social Subjects 41. Dietary Reference Values for Food, Energy and Nutrients for the United Kigdom. HMSO, London,1991 |
| (*4) | Beaton GH : Uses and Limits of the Recommended Dietary Allowances for evaluating dietary intake data. Am J Clin Nutr 41:155-164,1985 |
| (*5) | Heaney RP : calcium intake requirement and bone mass in the elderly. J Lab Clin Med 100:309-312,1982 |
| (*6) | Schaafsma G : The scientific basis of Recommended Dietary Allowances For calcium . J Int Med 231:187-194,1992 |
| (*7) | weaver CM, Martin BR, Heaney RP : Calcium absorption from foods. burckhardt P, Heaney RP eds, Nutrional aspect of osteoporosis. 133-139,Raven Press, New York,1991 |
| (*8) | Purdie DW : Bone mineral metabolism and reproduction. Contemporary Reviews in Obstetrics and Gynecology 1:214-221,1989 |
| (*9) | 厚生省保険医療局地域保険・健康増進栄養課:平成10年版国民栄養の現状(平成8年国民栄養調査成績)。第一出版、東京、1998 |
| (*10) | Ireland P, Fordtran JS : Effect of dietary calcium and age on jejunal calcium absorption in human studied by intestinal perfusion. J Clin Invest 52:2672-2681,1973 |
| (*11) | Shrott C, Flynn A : Sodium-calcium interrelationship with specific reference to osteoporosis. Nutr Res Rev 3:101-115,1990 |
| (*12) | Linkswiler HM, MB et al. : Protein-induced hypercalciuria. Fed Proc 40:2429-2433,1981 |
| (*13) | Itoh R, Suyama Y : Sodium excretion in relation to calcium and hydroxyproline excretion in a healthy Japanese population. Am J ClinNutr 63:735-740,1996 |
| (*14) | Itoh R, Nishiyama N, Suyama Y : Dietary protein intake and urinary excretion of calcium : a cross-sectional study in a healthy Japanese population. Am J ClinNutr 67:438-444,1998 |
| (*15) | Devine A, Criddle RA et al. : A longitudinal study of the effect of sodium and calcium and calcium intakes on regional bone density in postmenopausal women. Am J ClinNutr 62:438-745,1995 |
| (*16) | Metz JA, Anderson JJB PN : Intakes of calcium , phosphorus, and protein, and physical activity level are related to radial bone mass in young adult women Am J ClinNutr 58:537-542,1993 |
| (*17) | Calvo MS, Park YK : Changing phosphorus content of the US diet : potential for adverse effect on bone. J Nutr 126:1168S-1180S,1996 |
| (*18) | Spencer H, Kremer L et al. : Effect of phosphorus on the absorption of calcium and on the calcium balance in man. J Nutr 108:447-457,1978 |